La valvola aortica è una valvola unidirezionale, che permette al sangue ossigenato di passare dal ventricolo sinistro all’aorta. La valvulopatia aortica è definita come la chiusura o l’apertura inappropriata di questa valvola, che ne determina la disfunzione. La stenosi della valvola aortica è una patologia fatale, progressiva e costosa che colpisce circa il 3% della popolazione di età superiore ai 65 anni ed il 5% di coloro che ne hanno più di 75. La stenosi aortica è un processo di ispessimento e irrigidimento dei lembi, che può determinare un restringimento anomalo dell’apertura della valvola e una riduzione della circolazione sanguigna. Di conseguenza, il cuore deve sforzarsi maggiormente per pompare – attraverso la valvola ristretta – una quantità di sangue sufficiente a raggiungere tutte le parti del corpo. Se non trattata, la stenosi aortica può causare scompenso cardiaco, infezioni gravi e morte improvvisa. Dall’insorgenza dei primi sintomi della stenosi aortica, la percentuale di sopravvivenza media è pari al 63% a due anni, e al 20% a 5 anni. Nei casi più gravi, la percentuale scende al 36% a due anni e al 12% a 4 anni. In Europa e Nord America, la stenosi aortica è considerata la lesione valvolare più comune: solo in Europa sono circa 1,2 milioni i soggetti affetti da tale patologia.
Il trattamento principale della stenosi aortica consiste nella sostituzione della valvola malata con una valvola artificiale. Tuttavia, non tutti i pazienti sono idonei a questo trattamento ed alcuni sono considerati ad alto rischio di intervento chirurgico e, dunque, non operabili. L’unica soluzione terapeutica valida per questa tipologia di pazienti è rappresentata dalle tecnologie di sostituzione mini-invasive della valvola aortica, come l’impianto transcatetere (TAVI). La TAVI, progettata per ridurre i rischi e le possibili complicazioni associati ad una tradizionale operazione a cuore aperto, consente una riduzione dei tempi di recupero e delle complicanze post-operatorie. In Europa e Nord America circa 290.000 soggetti inoperabili affetti da stenosi aortica severa potrebbero giovarsi della procedura TAVI. Il numero è in continua crescita e studi in essere stanno valutando l’applicabilità della procedura TAVI anche a pazienti a rischio chirurgico inferiore.
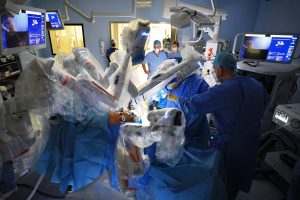
Impianto dei sistemi valvolari tramite TAVI
La TAVI è stata progettata per ridurre i rischi e le complicanze associate alla sostituzione valvolare con intervento chirurgico a cuore aperto. Nel corso della procedura viene introdotta una valvola sostitutiva tramite catetere con intervento a cuore battente e senza necessità di bypass cardiopolmonare. Nella maggior parte dei casi l’impianto avviene attraverso l’arteria femorale mediante piccola incisione a livello dell’inguine; esiste inoltre la possibilità di effettuare l’impianto mediante altri accessi (diretto aortico, trans-apicale). Diversi studi hanno dimostrato i potenziali benefici della procedura TAVI. Ad esempio, è stato dimostrato che i tassi di mortalità per tutte le cause a un anno (misurati secondo analisi Kaplan-Meier) erano pari al 30,7% con TAVI, rispetto al 50,7% delle terapie tradizionali.
Stenosi aortica, il rischio di ictus post TAVI e la protezione cerebrale
La TAVI è una procedura salvavita per tutti quei pazienti ad alto rischio chirurgico affetti da stenosi aortica severa ma, similmente ad altre procedure interventistiche o chirurgiche, presenta rischi trombotici (ictus, infarto miocardico o embolismo sistemico) e di sanguinamento. Il rischio di ictus post procedura TAVI è una complicanza estremamente grave, in quanto associata ad un incremento di mortalità e comorbidità. Il tasso di ictus clinico a 30 giorni post TAVI negli studi osservazionali e negli studi clinici è approssimativamente del 2-5%. Il rischio di ictus è particolarmente elevato nel periodo periprocedurale. La valvola aortica stenotica presenta una grande quota di fattore tissutale e di trombina che contribuiscono all’infiammazione e alla trombogenicità. Inoltre, l’impianto del nuovo dispositivo all’interno della valvola nativa può creare zone di turbolenza che possono determinare la generazione di trombi. Nel caso di valvole di piccole dimensioni questo fenomeno è accentuato dal possibile mismatch -non perfetto abbinamento- tra valvola protesica e nativa.
Le conseguenze di un ictus sono molteplici e dipendono dalla porzione del cervello che viene danneggiata: dopo un ictus il paziente può manifestare problemi di movimento, paralisi degli arti di un lato del corpo, difficoltà di linguaggio o di pensiero. La riabilitazione può fare molto per il recupero funzionale causato da questi deficit, ma hanno un impatto significativo sulla qualità della vita del paziente.
Uno studio italiano stima che il Sistema sanitario italiano sostiene una spesa per paziente con ictus pari a circa 20.000 €/anno a cui aggiungere i costi sociali a carico della famiglia e dalla collettività pari a circa 30.000 €/anno.
I dispositivi per la protezione cerebrale durante la procedura TAVI
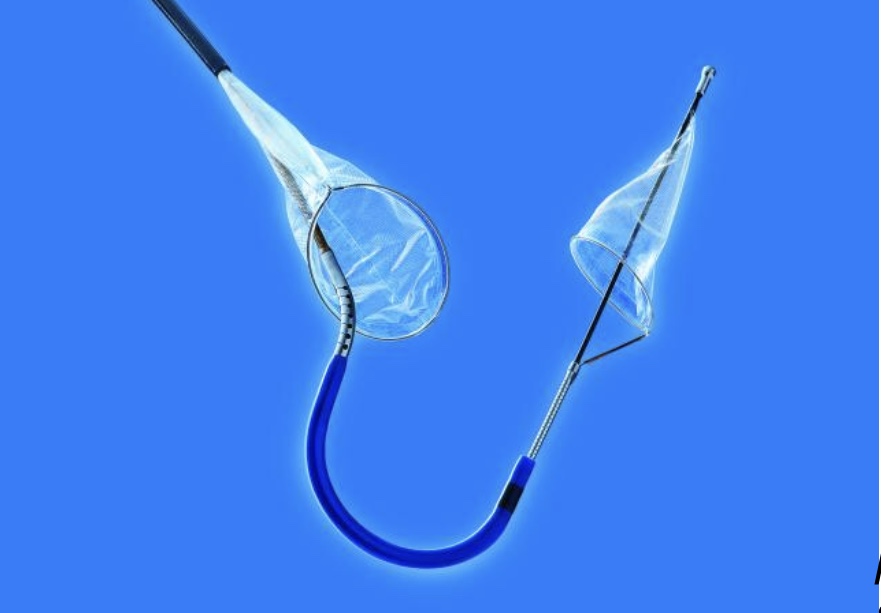
Per prevenire l’embolizzazione cerebrale e proteggere il cervello, sono stati sviluppati dispositivi per la protezione cerebrale, fra questi il più innovativo è il sistema a doppio filtro SENTINEL™ di Boston Scientific.
La funzione del dispositivo SENTINEL™ è quella di catturare e rimuovere frammenti di materiale trombotico che possono entrare nel sistema vascolare cerebrale durante le procedure endovascolari quali la procedura TAVI per la sostituzione della valvola aortica. Una volta conclusa la procedura TAVI, i filtri e i frammenti vengono ricatturati all’interno del catetere ed eliminati. Il dispositivo SENTINEL™ ha ricevuto il marchio CE nel 2014 e l’approvazione della Food and Drug Administration (FDA) nel 2017. È il primo, e tuttora l’unico, dispositivo per la protezione embolica legata alla procedura TAVI approvato dall’FDA. Più di 13 mila pazienti nel mondo sono stati “protetti” con il sistema SENTINEL™ ad oggi.















Commenta